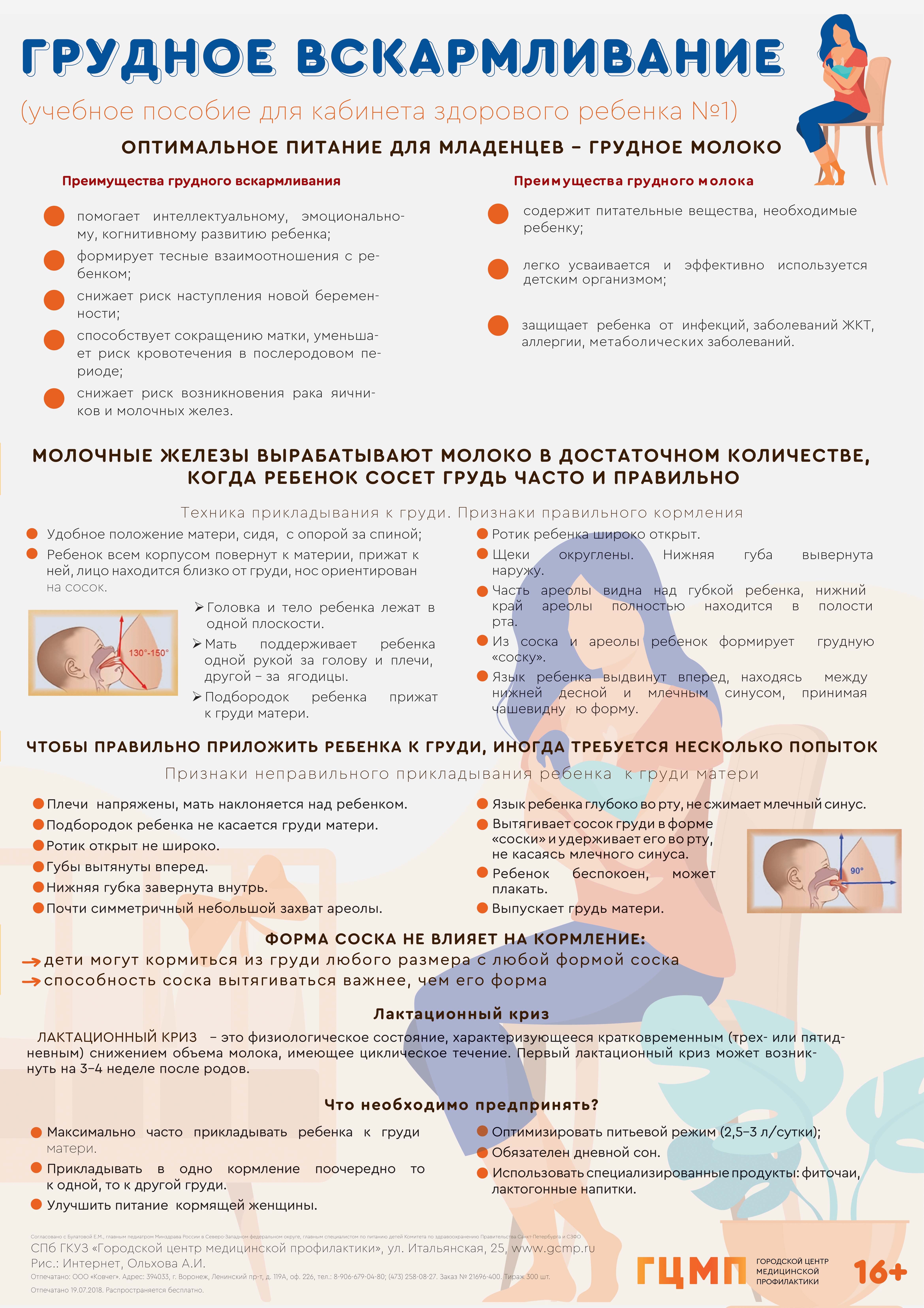
Диспансеризация с целью оценки репродуктивного здоровья мужского и женского населения
Диспансеризация женщин и мужчин репродуктивного возраста 18 – 49 лет, с целью оценки репродуктивного здоровья проводится в поликлиниках по месту прикрепления /в кабинетах уролога, в женских консультациях / кабинетах врача акушера-гинеколога. Чтобы ее пройти, нужен действующий полис ОМС и паспорт. Записаться на диспансеризацию в поликлинику можно онлайн или через регистратуру.
С целью оценки репродуктивного здоровья врач акушер-гинеколог (для женского населения) и уролог (для мужского населения в поликлинике по месту жительства или прикрепления) примет вас, осмотрит, даст направление на базовые анализы, при необходимости отправит на другие обследования в том числе к узким специалистам, в соответствии с перечнем исследований установленным «Методическим рекомендациям по диспансеризации мужчин и женщин репродуктивного возраста с целью оценки репродуктивного здоровья» от 29.03.2024г.
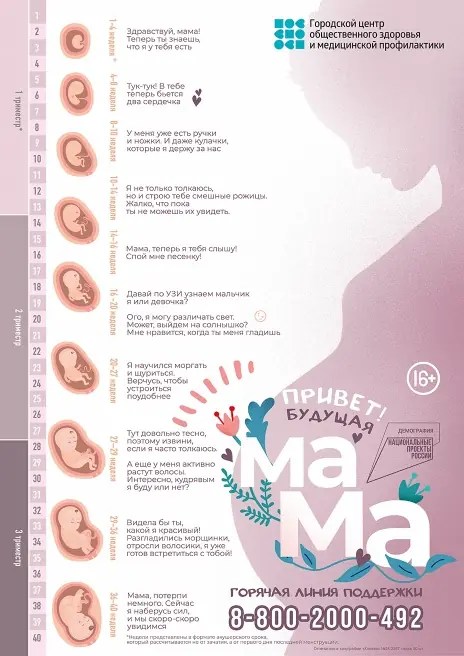
Планирование беременности
Беременность - это ответственное решение, и от тщательности предварительного обследования зависит её дальнейший успех. За 3-4 месяца до планируемой беременности Необходимо обратиться к участковому акушеру гинекологу. Если вы считаете себя абсолютно здоровой, врач выполнит необходимое предварительное обследование и назначит витаминно-минеральный комплекс для профилактики хромосомной патологии плода. Если имеются хронические заболевания, необходимо принести заключение специалиста со свежими результатами обследования и рекомендациями на период беременности.
Очень важную информацию при планировании беременности содержат карта наблюдения по беременности (она хранится 5 лет) и выписка из родильного дома (карта хранится 25 лет), а также выписки из гинекологических стационаров и амбулаторных карт, если Вы приехали из другого региона.
За 2-3 месяца до планируемой беременности нужно отменить гормональные контрацептивы, т.к. должна восстановиться не только способность яичников к созреванию яйцеклетки, но и способность матки к вынашиванию беременности. При нерегулярном менструальном цикле для профилактики невынашивания и плацентарных нарушений нужно обязательно принять меры по его восстановлению. Если у Вас уже была внематочная беременность или самопроизвольный выкидыш, полное клинико-лабораторное обследование может занять от 2 до 6 месяцев.
При необходимости такого углублённого обследования Вы можете быть направлены в Центр по невынашиванию беременности в СПб ГБУЗ «Родильный дом №1» или в «Центр планирования семьи и репродукции». При этом необходимо помнить, что результаты гистологического исследования, полученные при выскабливании полости матки по поводу нарушенной беременности, не содержат необходимой информации для уточнения причины невынашивания, поэтому обследование должно осуществляться вне беременности, но не ранее, чем через 2-3 месяца после её завершения.
Узи во время беременности
Ультразвуковое исследование плода (далее УЗИ) – высоко-информативный, безболезненный, безопасный и единственный неинвазивный метод выявления пороков развития плода, позволяющий на различных сроках предотвратить возможные патологии и своевременно решить вопрос о дальнейшей тактике ведения беременности или целесообразности ее пролонгирования.
Беременным, обратившимся для обследования и наблюдения в медицинские учреждения города, предоставляется возможность пройти высококвалифицированную диагностику нарушений развития плода.
Объём пренатальной диагностики зависит от срока беременности и определяется врачом при постановке женщины на учёт.
Проведение УЗИ должно быть выполнено на определённых, так называемых, «скрининговых сроках» беременности.
1-й скрининг с 11 недель 0 дней – до 13 недель 6 дней. После проведения 1 скрининга беременным рекомендуется сдать кровь для диагностики и расчета индивидуального риска рождения ребенка с хромосомными аномалиями, задержкой роста плода, а также риска преждевременных родов и преэклампсии.
2-й скрининг с 18 недель 0 дней – до 21 недели 6 дней. Проводится оценка антенатального развития плода с целью выявления таких нарушений как задержка роста плода, риск преждевременных родов, риск преэклампсии, хромосомные аномалии и пороки развития плода.
В третьем триместре УЗИ проводится по показаниям со стороны матери и (или) плода в соответствии с клиническими рекомендациями.
Профилактика КОРИ
КОРЬ - острое заразное вирусное заболевание, начинающееся как обычное ОРВИ. Передается воздушно капельным путем. Вирус оседает на слизистых оболочках дыхательных путей и глаз. В отдельных случаях инфицирование происходит через вентиляцию, окна и лестничные пролеты.
Основные симптомы: общее недомогание, повышение температуры, насморк, кашель, покраснение глаз и слезотечение, мелкие белые пятна на внутренней поверхности щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи, постепенно сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах.
Самые серьезные осложнения включают поражения центральной нервной системы (энцефалиты, менингоэнцефалиты) и тяжелые инфекции дыхательных путей, такие как пневмония. Специфического лечения, направленного против вируса кори, не существует.
Человек считается заразным, начиная с предпоследнего дня инкубационного периода, то есть внешне он выглядит абсолютно здоровым. Заканчивается этот период на 4-й день после появления высыпаний. С 5-го дня появления кожной сыпи больной признается незаразным. Инкубационный период длится от 1 до 2 недель после общения с больным.
Карантин для не привитых и не болевших корью детей, общавшихся с зараженным ребенком в садике, устанавливается на 17 дней от начала контакта.
Корь представляет реальную опасность для беременных женщин, так как в 20% случаев вызывает пороки развития плода или прерывание беременности.
Средством специфической профилактики кори является вакцинация. В соответствии с Приказом Минздрава России от 21.03.2014 N 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» (с изменениями, внесенными Приказом №370н от 16.06.16) курс иммунизации против кори включает 2 прививки (вакцинация и ревакцинация).
Дети вакцинируются по схеме: в 12 месяцев - вакцинация против кори, в 6 лет - ревакцинация против кори.
Дети от 1 года до 18 лет (включительно) и взрослые до 35 лет (включительно) не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках против кори; взрослые от 36 до 55 лет (включительно), относящиеся к группам риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы; лица, работающие вахтовым методом и сотрудники государственных контрольных органов в пунктах пропуска через государственную границу Российской Федерации), не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках против кори, подлежат иммунизации против кори (схема включает 2 прививки: вакцинация против кори и ревакцинация против кори; интервал между первой и второй прививками должен составлять не менее 3 месяцев).
Вакцинироваться против кори можно в прививочном кабинете поликлиники по месту жительства (по прикреплению).
Внимание: Иммунизация против кори противопоказана беременным женщинам!
На основании пункта 1. статьи 5 Федерального Закона от 17.09.1998 № 157- ФЗ «Об иммунопрофилактике инфекционных болезней» граждане при осуществлении иммунопрофилактики имеют право на отказ от профилактических прививок, который оформляется в письменном виде у врача медицинской организации.
Последствия отказа от профилактических прививок предусмотрены пунктом 2 статьи 5 указанного закона «Об иммунопрофилактике инфекционных болезней», согласно которому отсутствие профилактических прививок влечет:
- запрет для граждан на выезд в страны, пребывание в которых в соответствии с международными медико-санитарными правилами либо международными договорами Российской Федерации требует конкретных профилактических прививок;
- временный отказ в приеме граждан в образовательные организации и оздоровительные учреждения в случае возникновения массовых инфекционных заболеваний или при угрозе возникновения эпидемий;
- отказ в приеме граждан на работы или отстранение граждан от работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями.
Статьей 10 Федерального закона от 30.03.1999г. № 52-ФЗ «О санитарно- эпидемиологическом благополучии населения» установлены обязанности граждан в области обеспечения санитарно-эпидемиологического благополучия населения, в частности, граждане обязаны выполнять требования санитарного законодательства, а также постановлений, предписаний осуществляющих федеральный государственный надзор должностных лиц, заботиться о здоровье, гигиеническом воспитании и об обучении своих детей, не осуществлять действия, влекущие за собой нарушение прав других граждан на охрану здоровья и благоприятную среду обитания.
Информация с сайта Управления Роспотребнадзора по городу Санкт-Петербургу http://78.rospotrebnadzor.ru